Het is de bedoeling dat ziekenhuizen ‘lerende organisaties’ worden. In een aantal andere sectoren, zoals de luchtvaart en petrochemie is dit de normaalste zaak van de wereld, en leidt het tot het het maken van steeds minder fouten, waardoor minder mensen gewond raken of zelfs overlijden.
Een mooi streven dus, zo’n lerende organisatie. In ziekenhuizen wil het echter maar moeizaam lukken. Deze week nog, publiceerde IGZ een rapport, waarin staat:
“De inspectie vindt het zorgwekkend dat deze ziekenhuizen niet in staat bleken om van een calamiteit zoals een verwisseling te leren. Een lerende cultuur is nodig en komt kwaliteit en veilige zorg ten goede.”
Iets anders dat veel ziekenhuizen doen is het organiseren van een necrologiebespreking: een bespreking van alle sterfgevallen in de afgelopen periode. Veel van die sterfgevallen zijn gemakkelijk te verklaren, het waren oude, zwakke mensen die ook nog ziek waren geworden. Er kan ook een zogenoemd ‘vermijdbaar sterfgeval’ tussen zitten. Stel je nu eens voor dat jij de verantwoordelijk arts bent voor zo’n geval en je moet op de necrologiebespreking, tegenover je collega’s, verklaren waarom deze patiënt is overleden. Wat zou je zeggen? En als jouw collega daar stond met een niet-helemaal-sluitend verhaal, zou je dan doorvragen?
De Inspectie woont deze besprekingen ook bij, en schrijft in zo’n geval:
“Elke maand is er een multidisciplinaire necrologiebespreking […] Borging van verbetermaatregelen […] is lastig. […] Het doel is wel om de ‘loop’ te waarborgen.”
Kortom: het leren van fouten werkt (nog) niet. Mensen voelen dat ze gefaald hebben, het is een erg pijnlijke situatie, voor alle aanwezigen. Niet voor niets wordt de term second victim gebruikt voor artsen die een fout maken. Vrijwel geen enkele arts doet dit bewust, toch overkomt het vrijwel elke arts minimaal eenmaal. Uiteraard lijdt de patiënt de meeste schade, maar ook voor de arts kan dit vergaande (psychische) gevolgen hebben. Hoe pijnlijk dit werkelijk is, voor alle betrokkenen, maakt Matthijs Buikema goed duidelijk in zijn boek “Dit nooit meer”, waarin 12 artsen vertellen over hun eigen medische fout.
Gelukkig hoeven we niet te wachten tot het kalf verdronken is, er zijn namelijk ook andere manieren om te leren. Een van die manieren is het leren van bijna-fouten. Dit zijn situaties waarin iemand zag dat er iets fout dreigde te gaan, ingreep, en zo een fout heeft voorkómen. Het leren van bijna-fouten heeft een aantal voordelen:
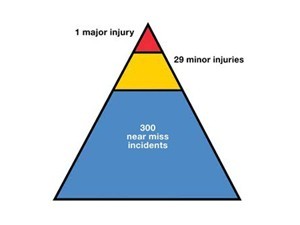
- Er zijn veel meer bijna-fouten dan fouten, vaak gaat het (nog net) goed, dus er zijn meer situaties om van te leren.
- Er is geen slachtoffer, er is geen schuldige. Dit maakt de zaak veel minder beladen.
- Er is een held, degene die de zaak redde. Deze persoon heeft iets goed gedaan, wat direct een aanwijzing geeft voor hóe het beter kan.
De meest voorkomende fouten zijn medicatie-fouten. Gelukkig zijn ook daar nog altijd meer bijna-fouten te vinden. Zoals toen een verpleger nog net op tijd ontdekte dat de pillen van 2 patiënten verwisseld waren, ze lagen naast elkaar op een kamer en hadden bijna elkaars medicatie gekregen.
Heb jij ook een voorbeeld van een bijna-fout? Laat het dan zeker weten in het commentaarveld.
Kortom: Laten we leren van bijna-fouten. Dit brengt ons veel sneller naar een lerende organisatie dan slechts het leren van fouten. En dat levert veel voordelen op voor ons allemaal.
